טיפול במחלות חניכיים
טיפול במחלות חניכיים
כ-75% מהאוכלוסיה הבוגרת בארה"ב סובלת מסוג מסויים של מחלת חניכיים, החל מדלקת קלה ועד פגיעה חמורה בתמיכת השיניים. אך מכיוון שבד"כ מחלת חניכיים אינה כואבת, רוב האנשים אינם מודעים לנוכחותה בפיהם ולנזק שמצב זה גורם להם.
למרות שזו מחלה של בוגרים, באחוזים קטנים של האוכלוסייה היא מתחילה להתפתח בגיל צעיר או בגיל ההתבגרות, יוצרת כיסים סביב השיניים ובמצבי קיצון אפילו סביב המשנן החלבי.
מהי מחלת חניכיים?
מחלת החניכיים נחשבת מחלה כרונית ניוונית. "כרונית" כי היא המשכית. "ניוונית" כי היא גורמת להרס של משהו. ומה שבאמת קורה הוא שסיבי התאחיזה בין השיניים והעצם שלך נהרסים בתהליך של דלקת זיהומית הנגרמת בעיקר מחיידקים. אבל נוכחות חיידקים אינה מספקת בכדי לגרום למחלה אלא יכולתה של מערכת החיסון שלך להגן עליך מפני התפתחות והדרדרות המחלה.
ישנם מספר גורמים היכולים להשפיע על יכולת מערכת החיסון באזור המקומי בהתמודדות עם החיידקים (כמו עישון, סכרת, מחלות אחרות, תרופות שונות) ו/או להקשות על יכולת הסרת החיידקים ע"י צחצוח ובכך להחיש את התפתחות המחלה.
דרגת הרגישות להתפתחות מחלת חניכיים משתנה בין אנשים כך שיש אנשים יותר ופחות רגישים למחלה.
הגורמים למחלות חניכיים
רובד חיידקים: זו שכבת החיידקים הרכה שמצטברת על משטחי השיניים ויורדת בקלות בצחצוח נכון. היא מצטברת בין אם אנו אוכלים או לא, וצריך להסירה לפחות פעמיים ב 24 שעות. זו עבודתך, וככל שתנקה טוב יותר כך תשלוט טוב יותר בגורם סיכון זה להתפתחות המחלה.
אבנית: זוהי אותה שכבת רובד שהסתיידה על השן ומצטברת גם מעל וגם תחת קו החניכיים. פני השטח של האבנית מחוספסים ובכך היא צוברת עוד רובד, דבר הגורם להמשך אובדן תמיכת רקמת עצם התומכת בשיניים כי העצם לא רוצה להיות בקירבת שכבת אבנית זו. אבנית זו יכולה להיות מוסרת רק ע"י רופא השיניים או השיננית.
דיאטה: יש הרבה מאד מאכלים מזיקים שאנו אוכלים וידוע גם על קשר בינם לבין מחלות כרוניות. מחלת חניכיים היא אחת מבין כל אותן מחלות כרוניות שהאוכלוסיה סובלת מהן.
גנטיקה: לאנשים יש נטייה גנטית כלשהי למחלות מסויימות. אבל נטייה גנטית לא בהכרח מחייב ביטוי גנטי. החשוב ביותר הוא המניעה. שמירת שיניים נקיות, בדיקות תקופתיות מסודרות, ניקוי תקופתי מקצועי מסודר. בשמירת הכללים הבסיסיים הללו תמנע בסיכוי רב מחלת החניכיים.
עישון: כן. למעשנים יש יותר מחלות חניכיים מלא מעשנים. מחקרים עדכניים מראים שחיידקים הרסניים של החניכיים משגשגים בפיות של מעשנים.
אין רק גורם אחד להתפתחות מחלת חניכיים ולכן הטיפול הטוב ביותר הוא התיחסות לכל המרכיבים הנ"ל.
תסמינים למחלת חניכיים
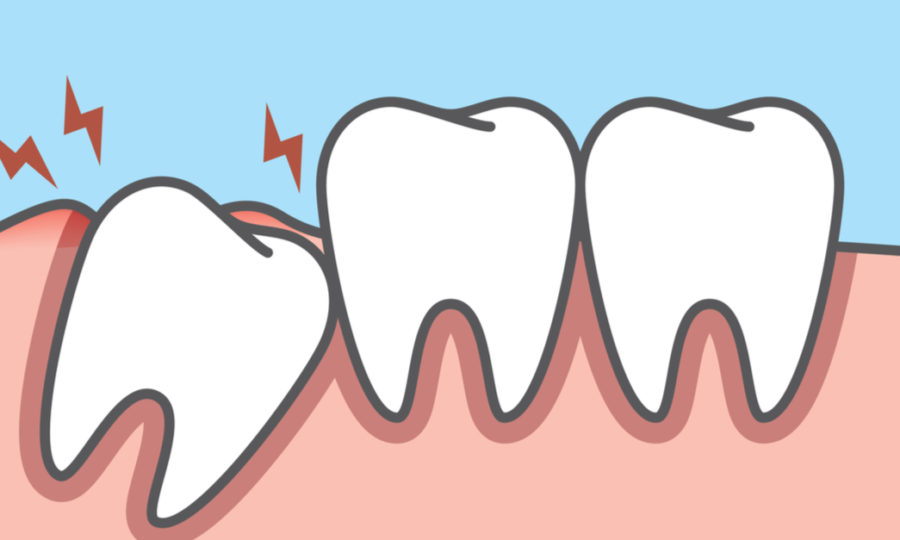
מחלת חניכיים יכולה לפגוע רק במספר בודד של השיניים או שיכולה להיות מפושטת יותר ולפגוע בפה כולו. רובד החיידקים נצמד לשיניים ולחניכיים, בתחילה גורם לדלקת התחלתית בחניכיים המאופיינת ע"י נפיחות, אודם, דימום מהחניכיים, בד"כ ללא כאב או כל חוסר נוחות. לכן דימום בצחצוח או בשימוש בחוט דנטלי בין השיניים הוא בד"כ סימן אזהרה לדלקת חניכיים. אם הדימום קבוע, עליך להגיע לרופא השיניים לבדיקה האם קיימת דלקת ו/או מחלת חניכיים. השלב הראשון הוא דלקת חניכיים ("ג'ינג'יביטיס").
כאשר דלקת החניכיים הופכת למחלת חניכיים, זו כבר הופכת להיות בעיה בריאותית רצינית יותר. כמעט לכולם יש מעט דלקת חניכיים. דלקת זו נגרמת מהצטברות רובד חיידקים וקצת רובד יש על השיניים של כולנו. זה יורד בקלות בצחצוח נכון והעברת חוט דנטלי או שימוש באביזרים אחרים בין השיניים, אבל אם זה מתקדם והופך למחלת חניכיים, זוהי מחלה כרונית לכל החיים.
לאדם הממוצע יש דלקת חניכיים באזורים בהם לא מנקים את השיניים ביעילות מספקת. הצחצוח, אפילו שיעיל מאד, אינו מספיק ואם לא משתמשים על בסיס יומיומי בחוט דנטלי או כל אביזר אחר בין השיניים, שם מתחילה דלקת החניכיים.
מניעת מחלות חניכיים
בעבודה יסודית, גם של צחצוח וגם עם חוט, אפשר לרפא את דלקת החניכיים. ושמירה על חניכיים בריאות מביא למצב של שמירה על השיניים לאורך זמן רב יותר.
חניכיים עם דלקת יכולות לחזור ולהיות חניכיים בריאות. ברגע שהדלקת הגיע לסיבי השיניים, הרבה יותר קשה לחזור למצב בריא. כשהדלקת התקדמה והגיעה אל מנגנון התמיכה של השיניים, מצב זה נקרא "מחלת חניכיים". חיידקים הנמצאים מתחת החניכיים מייצרים רעלים הנצמדים לשורש וגורמים להרס עצם מוגבר סביב השיניים. החניכיים מתנתקות מהשן ונוצרים כיסים סביב השיניים. כיסים אלה מעמיקים כשהזיהום מתקדם ונגרם המשך הרס של הרקמות התומכות סביב השיניים (עצם וחניכיים). בסוף התהליך שיניים נהיות פחות יציבות ויכולות לשנות את מיקומן בלסת, יש ריח רע מהפה, הפרשות מוגלה מהחניכיים, לעיתים מורסות ושיניים צריכות להעקר.
מכיוון שאין דרך מוכחת לשיפור התפקוד של מערכת החיסון ברמה המקומית להתמודדות עם כמות חיידקי הרובד, הדרך היחידה למנוע מחלת חניכיים היא ע"י היגיינה נכונה בפה. רובד שאינו מוסר בצורה יומיומית ויעילה יסתייד תוך מספר ימים ואז המתרפא לא יכול להסיר זאת לבד אלא רק ע"י ניקוי מקצועי. אפילו לאחר טיפול, מכיוון שזו מחלה זיהומית, ללא ביצוע היגיינה אוראלית טובה, תחזור שוב המחלה. בדיקות סדירות ע"י רופא השיניים ו/או השיננית והסרת אבנית הינם הכרחיים לשמירה על חניכיים בריאות.
מחלת חניכיים לא רק פוגעת בשיניים אלא גם פוגעת במערכות גוף נוספות. זה יכול להוביל להחמרת השליטה בסכרת וקושי רב באיזון הסכרת. זה יכול לעלות את הסיכוי למחלות נשימתיות וזיהומים נשימתיים. מחלת חניכיים משמעותית מעלה את הסיכון למחלות לב. אפשרי שחיידקים מכיסי חניכיים מזוהמים מועברים דרך מחזור הדם לכלי הדם של הלב. הדלקת שנגרמת מהמחלה יכולה לעודד הצטברות שומנים בקירות כלי הדם של הלב. לנשים בהריון הסובלות ממחלת חניכיים יש פי 7 יותר סיכוי ללדת לידות מוקדמות ועוברים במשקלי לידה נמוכים בהשוואה לנשים בהריון ללא מחלת חניכיים.
מהו הטיפול המומלץ במחלת חניכיים?
השלב הראשון בטיפול הוא איבחון נכון ע"י רופא מומחה למחלות חניכיים = פריודונט . הוא יזדקק לצילומים עדכניים ויבצע בדיקה מקיפה בה תיקבע חומרת המחלה. מומחה הינו רופא שיניים שהמשיך בהכשרה נוספת של 3-5 שנים וקיבל תואר מומחה ממשרד הבריאות לאחר סיום כל שלבי ההתמחות בהצלחה. ע"כ בדוק היטב האם אתה נבדק ע"י מומחה.
שלבי המחלה הראשונים (דלקת חניכיים) יכולים להיות מטופלים בקלות ע"י רופא שיניים כללי, שמירה על היגיינה אוראלית בבית תוך צחצוח נכון, שימוש באביזרים נכונים לניקוי בין השיניים וטיפולים תכופתיים מסודרים אצל שיננית. שלבים מתקדמים יותר דורשים התערבות מומחה. טיפולים מתקדמים יותר כוללים הסרת אבנית מפני שטח השיניים והשורשים, מעל ומתחת לחניכיים, החלקת השורשים מאבנית ורעלני חיידקים ("הקצעות שורשים"), ובמקרים מסויימים טיפולים תרופתיים וכירורגיים.
כל סוגי שטיפות הפה ומשחות השיניים אינם יעילים בטיפול במחלה בשלביה המתקדמים כי הן לא חודרות מתחת ולתוך החניכיים, ולכן יכולות רק לשנות את מראה החניכיים ולהפחית את סימני הדלקת הקלינים (אודם, נפיחות, דימום) אבל אינן משפיעות על רובד החיידקים תחת החניכיים שהוא הגורם העיקרי לנזק.
אנטיביוטיקה סיסטמית אינה יעילה בתור טיפול יחיד כי התרופה לא יכולה לחדור אל תוך הכיס שם שוכנים השן והשורש, ולכן לא "תעלים" את כל החיידקים ובנוסף, תוך זמן קצר הם יגיעו שוב לרמות קודמות של זיהום. במקרים מסויימים, ניתן לשלב מתן אנטיביוטיקבה בטיפול הכללי בשלב בו הרופא בוחר לעשות כך ולהשגת תוצאות טיפול טובות יותר.
הטיפול היעיל ביותר במחלת חניכיים מתקדמת, לאחר סיום הטיפול הראשוני שהיה הקצעות שורשים, הינו טיפול כירורגי. טיפול זה מפריד בין החניכיים לשיניים, מוסרת רקמת דלקת, מתקבלת גישה ישירה לניקוי שורשי השיניים מאבנית ורעלים. בסוף ההליך הכירורגי החניכיים מוחזרות למקומן עם תפרים.
הבעיה העיקרית בטיפול חניכיים כירורגי קונבנציונאלי הינו שהרקמות התומכות שנהרסו בתהליך המחלה לא ישוחזרו שוב. במקרים מסויימים ניתן להוסיף חזרה שתלי עצם מסוגים שונים שבחלקם מעודדים חזרה יצירת עצם של הגוף.
לאחר ריפוי הדלקת, הנפיחות יורדת, החניכיים מתכווצות, השיניים לעיתים נראות ארוכות יותר, שורשי השיניים חשופים יותר ועלולה להיות רגישות יתר לשינויי טמפרטורה ולעיתים לאוכל ולכל מגע. אך תופעות לוואי אלו בד"כ חולפות עם הזמן, גם ללא טיפול מיוחד ומתרגלים למצב החניכיים החדש. יש לזכור שמצב זה הוא טוב ובריא יותר מאשר לאבד את השיניים בגלל מחלת החניכיים.
הדרך הטובה ביותר לטפל במחלת חניכיים היא למנוע אותה. מניעה ע"י היגיינה אוראלית נכונה וביקורים תכופים ומסודרים אצל רופא השיניים והשיננית, עם שילוב נכון של אבחנה, ניקוי מקצועי, דיאטה נכונה וככל שמתחילים מוקדם יותר בחיים, כך טוב יותר.
במידה ויש חשש למחלת חניכיים מומלת לקבוע תור לבדיקה ויעוץ